Che cos’è?
La sindrome da anticorpi antifosfolipidi (APS) è una condizione caratterizzata dalla presenza di anticorpi anomali associati a una maggiore predisposizione a sviluppare coaguli di sangue o aborti spontanei.
Le persone affette da APS producono anticorpi che interagiscono con specifiche proteine nel sangue, causando una tendenza anomala alla coagulazione. Tra gli anticorpi antifosfolipidi comunemente valutati ci sono il lupus anticoagulant e gli anticorpi diretti contro la cardiolipina o la beta-2 glicoproteina.
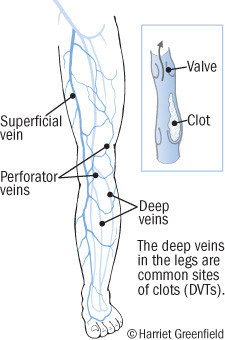
I coaguli di sangue si formano frequentemente nelle vene delle gambe, ma possono anche svilupparsi nelle arterie e in diversi organi quali i polmoni, il cervello, i reni, il cuore e la pelle.
Si distinguono due forme di APS: la primaria, che non è associata ad altre condizioni, e la secondaria, associata a disturbi immunitari come il lupus, infezioni o, raramente, all’uso di specifici farmaci (quali clorpromazina o procainamide).
Un test del sangue può rilevare la presenza di anticorpi antifosfolipidi, ma ciò non implica necessariamente lo sviluppo di APS o l’apparizione dei suoi sintomi e problemi.
I sintomi
I sintomi della sindrome da anticorpi antifosfolipidi possono essere vari e coinvolgere differenti apparati del corpo:
Sistema nervoso.
In alcune forme come la sindrome di Sneddon, gli individui possono soffrire di ictus ripetuti e manifestare una colorazione screziata della pelle, viola e bianca. Alcune persone possono sviluppare una condizione simile alla sclerosi multipla, con sintomi quali:
- Ictus
- Discorso confuso
- Difficoltà nella comprensione o nella produzione delle parole
- Alterazioni della vista
- Debolezza su un lato del corpo
- Movimenti involontari e spasmodici degli arti
- Demenza
- Emicrania
- Altri problemi neurologici
- Problemi urinari
- Difficoltà nel camminare
- Visione doppia
- Intorpidimento
Cuore e vasi sanguigni.
L’APS può comportare rischi significativi per il sistema cardiovascolare:
- Attacchi di cuore (circa il 20% delle persone giovani che subiscono un infarto manifestano anticorpi antifosfolipidi)
- Alterazioni delle valvole cardiache che possono assomigliare a un’endocardite batterica
- Coaguli di sangue nelle parti superiori del cuore
- Trombosi venosa profonda che può provocare dolore e gonfiore a un arto e, se i coaguli arrivano ai polmoni, difficoltà respiratorie o persino morte
Cellule del sangue.
Alcune persone con porpora trombocitopenica immune (ITP) presentano anche anticorpi antifosfolipidi, caratterizzati da una ridotta produzione di piastrine, necessarie per la coagulazione del sangue e la prevenzione di sanguinamenti eccessivi. Nel tempo, queste persone possono sviluppare l’APS, mostrando problemi di coagulazione e sanguinamento eccessivo.
Gli eritrociti possono rompersi in modo anomalo, causando sintomi quali stanchezza, vertigini e pelle pallida, fenomeno più comune nei pazienti con lupus e APS secondaria.
Polmoni.
- Coaguli di sangue possono formarsi nei polmoni, causando un aumento della pressione nei capillari polmonari e portando a una persistente mancanza di respiro.
- Possibilmente dolore al petto, respiro corto e respirazione rapida.
Gastrointestinale.
L’APS può compromettere l’afflusso di sangue all’intestino, con sintomi di dolore addominale, febbre e sangue nelle feci. Inoltre, può verificarsi la sindrome di Budd-Chiari, dove un coagulo impedisce il flusso di sangue dal fegato, causando nausea, vomito, ittero, urine scure, feci pallide e gonfiore addominale.
Reni.
Coaguli nei reni possono causare danni renali e sangue nelle urine.
Pelle.
L’APS può manifestarsi con macchie viola e bianche sulla cute, ulcere ricorrenti, noduli e cancrena delle dita.
Occhi.
Le vene o arterie retiniche possono essere coinvolte, con conseguente offuscamento o perdita della vista.
Gravidanza.
Durante la gravidanza, l’APS può presentare diversi rischi, tra cui ictus, coaguli nei polmoni e complicazioni come la sindrome HELLP (emolisi, alti enzimi epatici e basse piastrine).
Inoltre, l’APS può causare aborti ripetuti, distacco della placenta, ridotte dimensioni placentari e parto prematuro.
Diagnosi
Molti sintomi dell’APS si manifestano anche in assenza della condizione e non ne indicano necessariamente la presenza. Un medico potrebbe raccomandare test per la presenza di anticorpi associati all’APS qualora vi siano coaguli di sangue o aborti spontanei senza causa apparente, o in presenza di un infarto o ictus in una persona giovane.
Gli anticorpi antifosfolipidi possono rendere positivo il test per la sifilide anche in assenza di infezione. Test di conferma sono disponibili per escludere la sifilide in tali casi.
Durata prevista
In alcune persone, i sintomi dell’APS possono persistere saltuariamente tutta la vita, mentre in altre possono migliorare con il tempo. Alcuni individui possono perdere gli anticorpi associati, specialmente dopo infezioni virali, gravidanza recente o interruzione di farmaci sospettati di causare APS.
Prevenzione
Non esiste un modo sicuro per prevenire l’APS, anche se vaccinazioni per infezioni virali come l’influenza potrebbero ridurre il rischio legato a infezioni virali. Cambiamenti nello stile di vita possono ridurre la probabilità di sviluppo di coaguli di sangue, come smettere di fumare e aumentare l’attività fisica. Si consiglia di discutere con il medico l’eventuale interruzione di farmaci che potrebbero aumentare il rischio di coaguli di sangue o causare APS.
Trattamento
Per coloro che presentano anticorpi antifosfolipidi ma non hanno avuto eventi di coagulazione, il medico può raccomandare l’assunzione quotidiana di un’aspirina a basso dosaggio, tenendo conto dei rischi associati. Nei casi con storia di coaguli, i medici prescrivono solitamente il warfarin, che deve essere monitorato con esami del sangue regolari per evitare rischi di emorragia o insufficiente anticoagulazione. Altri anticoagulanti come dabigatran, apixaban e rivaroxaban sembrano meno efficaci del warfarin.
L’eparina è utilizzata inizialmente prima del warfarin o nelle donne in gravidanza. In presenza di aborti ripetuti, si può considerare l’uso congiunto di eparina e aspirina a basso dosaggio.
Nei casi avanzati di APS, si possono considerare farmaci come steroidi, immunosoppressori, antiglobuline, plasmaferesi, statine e idrossiclorochina, sebbene non vi siano prove certe del loro beneficio come trattamento primario.
Quando rivolgersi a un professionista
Consultare un medico in caso di sintomi sospetti di APS, come gonfiore inspiegabile alle gambe o difficoltà respiratorie. Rivolgersi a un medico anche se si desidera una gravidanza in presenza di APS.
Prognosi
Le persone con APS primaria possono condurre una vita normale grazie a farmaci e cambiamenti nello stile di vita. Nel caso di APS secondario, la prognosi dipende dalle condizioni associate. L’APS indotta da infezioni o farmaci potrebbe risolversi con la fine dell’infezione o la sospensione del farmaco.
Vi sono persone che sperimentano coaguli ripetuti nonostante il trattamento migliore, in una condizione nota come sindrome catastrofica da anticorpi antifosfolipidi, potenzialmente fatale.
