Che cos’è?
Il fegato è un organo di vitale importanza che svolge molteplici funzioni essenziali per il corpo umano. Tra queste principali funzioni troviamo:
- Produzione di proteine che facilitano la coagulazione del sangue
- Detossificazione di veleni, farmaci e alcol
- Produzione di bile, necessaria per assorbire grassi e colesterolo
- Mantenimento dei livelli normali di zucchero nel sangue
- Regolazione di diversi ormoni
La cirrosi è una condizione patologica in cui le cellule epatiche normali vengono sostituite da tessuto cicatriziale. Questo processo compromette tutte le importanti funzioni del fegato e, nei casi più gravi, l’unica cura disponibile è il trapianto di fegato.
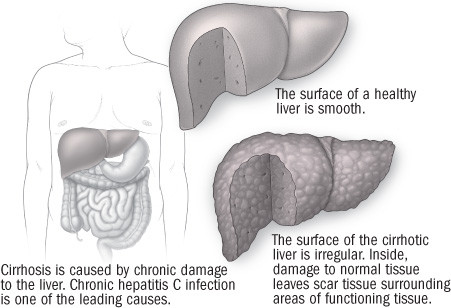
Le cause della cirrosi sono molteplici. Negli Stati Uniti e in Europa, le più comuni sono l’abuso di alcol e le infezioni croniche da virus dell’epatite C.
L’alcol ha un effetto tossico sulle cellule del fegato e la cirrosi indotta dall’alcol si sviluppa mediamente dopo dieci o più anni di consumo pesante. Tuttavia, anche chi beve alcolici in modo occasionale può sviluppare la cirrosi. Non è chiaro perché alcune persone siano più suscettibili di altre, ma le donne sono generalmente a maggior rischio di cirrosi rispetto agli uomini, anche con un consumo minore di alcol.
L’epatite B cronica, con meccanismi simili, rappresenta un’altra causa diffusa di cirrosi a livello globale. L’epatite C cronica provoca infiammazione epatica che può evolvere in cirrosi, e senza trattamento, circa il 20% delle persone affette da epatite C cronica sviluppa cirrosi nell’arco di 20 anni.
Più recentemente, la steatoepatite non alcolica (NASH), una forma di malattia del fegato grasso non alcolica, è diventata una causa comune di cirrosi. L’accumulo di grasso nel fegato porta a infiammazione che può progredire fino a causare cicatrizzazione.
Altre cause meno comuni di cirrosi includono:
- Malattie autoimmuni che colpiscono i dotti biliari o le cellule epatiche
- Reazioni gravi a farmaci prescritti
- Esposizione prolungata a tossine ambientali
- Infezioni da batteri e parassiti presenti principalmente nei tropici o in Asia
- Episodi ricorrenti di insufficienza cardiaca con congestione epatica.
- Alcune malattie ereditarie, come:
- Emocromatosi, con accumulo eccessivo di ferro nel fegato e in altri organi
- Malattia di Wilson, con accumulo anomalo di rame
- Carenza di alfa-1-antitripsina, caratterizzata dalla mancanza di un importante enzima nel fegato
Sintomi
La cirrosi può inizialmente essere asintomatica. Tuttavia, man mano che le cellule epatiche muoiono, il fegato produce meno proteine necessarie per la regolazione della ritenzione dei liquidi e la coagulazione del sangue e perde la capacità di metabolizzare la bilirubina. Questo comporta sintomi e complicanze come:
- Stanchezza
- Perdita di appetito
- Nausea
- Debolezza
- Perdita di peso
- Accumulo di liquidi nelle gambe (edema) e nell’addome (ascite)
- Aumento del sanguinamento e delle ecchimosi
- Ittero, ovvero ingiallimento della pelle e degli occhi
- Prurito
- Confusione
Con il progredire del danno, il fegato perde la capacità di purificare il sangue e metabolizzare molti farmaci, intensificandone gli effetti. Alla fine, le tossine si accumulano nel cervello, causando:
- Sensibilità aumentata ai farmaci
- Cambiamenti di personalità e comportamento, come confusione, trascuratezza, dimenticanza, difficoltà di concentrazione e alterazioni del sonno
- Perdita di coscienza
- Coma
La formazione di cicatrici ostacola anche il flusso sanguigno e aumenta la pressione nella vena porta, che trasporta sangue dall’intestino al fegato. Questo fenomeno è noto come ipertensione portale. I vasi sanguigni dello stomaco e dell’esofago si dilatano, e nuovi vasi si formano per bypassare il fegato. Questi vasi, chiamati varici, hanno pareti sottili e, se uno di essi si rompe, il sanguinamento massivo che ne deriva può essere fatale in poche ore se non trattato tempestivamente.
Diagnosi
Il medico raccoglierà informazioni sull’anamnesi personale e familiare di malattie epatiche, sulle abitudini alimentari, sul consumo di alcol, sui farmaci assunti e sui fattori di rischio per l’epatite B e C, come l’uso endovenoso di droghe. Durante l’esame fisico, il medico valuta se il fegato appare più duro o più grande del normale, osserva alterazioni cutanee come ecchimosi e ittero, e verifica la presenza di gonfiore nelle gambe o nell’addome.
Possono essere prescritti esami del sangue per individuare segnali di infiammazione epatica, livelli elevati di bilirubina, accumulo di tossine (come l’ammoniaca), e livelli ridotti di composti essenziali prodotti dal fegato.
Due esami del sangue che indicano una prognosi negativa nei pazienti affetti da cirrosi sono un basso livello di albumina e un INR (tempo di protrombina normalizzato internazionale) elevato, che suggerisce un’insufficienza epatica nella produzione di proteine della coagulazione.
Il fegato può essere osservato tramite ecografia, tomografia computerizzata (TC) o altre tecniche di imaging.
La diagnosi di cirrosi può essere formulata basandosi sull’anamnesi, sull’esame fisico, sui risultati degli esami del sangue e sulla diagnostica per immagini. In alcuni casi, è necessaria una biopsia epatica. Un piccolo campione di tessuto epatico viene prelevato con un ago e analizzato per la presenza di cicatrici e danni cellulari.
Durata prevista
La cirrosi è generalmente una patologia progressiva. Sebbene spesso non possa essere invertita, in molti casi il danno epatico può essere fermato o perlomeno rallentato attraverso trattamenti o cambiamenti comportamentali.
Prevenzione
Il modo più efficace per prevenire la cirrosi è limitare il consumo di alcol, preferibilmente a non più di due bicchieri al giorno per gli uomini e uno per le donne. Chi soffre di epatite cronica o altri problemi al fegato dovrebbe evitarlo del tutto.
Altre cause di cirrosi possono essere evitate adottando precauzioni come evitare l’iniezione di droghe illegali, l’uso di cocaina per via nasale e rapporti sessuali non protetti, soprattutto con partner multipli. Se si decide di fare un piercing o un tatuaggio, è importante assicurarsi che gli strumenti siano correttamente sterilizzati. Gli operatori sanitari e di emergenza devono seguire rigorosamente le misure di prevenzione delle infezioni ogni volta che sono esposti a sangue.
Un vaccino efficace al 90% è disponibile per prevenire l’epatite B, composto da tre dosi.
La prevenzione della steatoepatite non alcolica riduce il piccolo rischio di sviluppare cirrosi. Ciò può essere ottenuto mantenendo un peso sano e facendo regolare attività fisica.
Il trattamento
Il trattamento della cirrosi dipende dalla causa e dallo stadio della malattia. Dato che il danno epatico è spesso irreversibile, l’obiettivo principale è prevenire un ulteriore peggioramento della condizione e alleviare le complicanze.
Indipendentemente dalla causa, le persone affette da cirrosi devono astenersi dall’alcol e assumere farmaci con cautela, in particolare quelli che possono esacerbare la malattia epatica, come l’acetaminofene (Tylenol e generici). È fondamentale trattare le patologie sottostanti, per esempio con farmaci antivirali per l’epatite cronica B o C, corticosteroidi o altri farmaci immunosoppressori per l’epatite autoimmune, o con flebotomia per ridurre i livelli di ferro in casi di emocromatosi.
Un aspetto importante del trattamento è rivolto alle complicanze.
- Una dieta a basso contenuto di sodio e diuretici possono essere raccomandati per contrastare la ritenzione di liquidi in eccesso.
- In caso di encefalopatia epatica, con sintomi di confusione, può essere prescritto il lattulosio o altri farmaci; il lattulosio è un lassativo che riduce l’assorbimento di sostanze tossiche per il cervello.
- Occasionalmente, farmaci sono prescritti per alleviare il prurito e trattare infezioni.
- I farmaci per la pressione sanguigna possono contribuire a ridurre la pressione nelle vene portali, diminuendo il rischio di emorragie interne.
Le varici sanguinanti rappresentano un immediato pericolo di vita. Per prevenirne il sanguinamento, i gastroenterologi possono effettuare endoscopie per individuare e trattare le varici. Le varici possono essere iniettate con una soluzione che le restringe o sigillate con anelli elastici. Queste procedure sono effettuate anche in caso di sanguinamento attivo, associante alla somministrazione di farmaci per via endovenosa e orale che riducono il sanguinamento.
Un’altra procedura possibile è lo shunt portosistemico intraepatico transgiugulare (TIPS), che crea un nuovo canale di flusso sanguigno nel fegato per alleviare la pressione portale elevata, riducendo il gonfiore delle varici ed evitando la formazione di nuove.
In caso di funzione epatica gravemente compromessa dalla cirrosi, il trapianto di fegato diventa l’unico trattamento efficace. La sopravvivenza post-trapianto si attesta tra l’80% e il 90%, con miglioramenti a lungo termine grazie a farmaci come la ciclosporina (Neoral, Sandimmune) che inibiscono il sistema immunitario e prevengono il rigetto del nuovo organo.
Quando rivolgersi a un professionista
Se si pensa di avere fattori di rischio per malattie epatiche, è consigliabile consultare un medico. La cirrosi può spesso essere prevenuta agendo in tempo.
In presenza di cirrosi, è opportuno rivolgersi immediatamente a un medico se si manifestano:
- Vomito di sangue
- Feci nere e catramose
- Febbre alta
- Dolore addominale
- Confusione
Prognosi
Il trattamento consente un miglioramento nella maggior parte dei casi se la cirrosi viene diagnosticata e gestita nelle prime fasi. La maggior parte dei pazienti può vivere normalmente per molti anni. Tuttavia, la prognosi è meno favorevole se il danno epatico è esteso o se il paziente non cessa di bere alcolici. La mortalità per cirrosi è spesso associata a emorragie inarrestabili, infezioni gravi o insufficienza renale, spesso precedute da un irreversibile coma negli ultimi giorni di vita.
