Che cos’è?
La psoriasi è una condizione cronica della pelle caratterizzata da desquamazione e infiammazione.
Questa malattia può insorgere a causa di un’alterazione nel sistema immunitario. Normalmente, il sistema immunitario protegge il corpo da infezioni e reazioni allergiche.
È probabile che la psoriasi abbia una componente genetica, poiché quasi la metà dei pazienti ha familiari con la stessa condizione.
Alcuni farmaci possono scatenare l’insorgenza della psoriasi, mentre altri possono aggravare i sintomi in persone già affette.
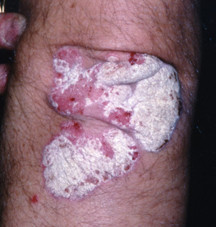
I sintomi
La psoriasi provoca desquamazione e infiammazione della pelle e, in alcuni casi, prurito. Esistono diversi tipi di psoriasi:
- Psoriasi a placche. È caratterizzata da chiazze tondeggianti o ovali (placche) che sono rosse e ricoperte da una spessa squama argentata. Solitamente compaiono su gomiti, ginocchia, cuoio capelluto o vicino ai glutei, ma possono presentarsi anche su tronco, braccia e gambe.
- Psoriasi inversa. Colpisce le pieghe della pelle, come ascelle, inguine, glutei, zone genitali o sotto il seno. Le chiazze sono rosse e possono apparire umide anziché desquamate.
- Psoriasi pustolosa. La pelle presenta pustole o piccole protuberanze.
- Psoriasi guttata. Compaiono improvvisamente molte piccole chiazze rosse e squamose, spesso in persone giovani dopo un’infezione da streptococco o una virale delle alte vie respiratorie.
Circa la metà dei pazienti manifesta anche alterazioni delle unghie, che possono essere spesse e presentare piccole rientranze note come “pitting”.
L’artrite psoriasica è un tipo di artrite che può interessare alcune persone affette da psoriasi, e a volte si manifesta prima delle alterazioni cutanee.
Diagnosi
Il medico esaminerà le caratteristiche cutanee e ungueali tipiche della psoriasi, spesso diagnosticabile attraverso l’esame fisico. Nei casi non tipici, può essere raccomandata una biopsia cutanea. Durante la biopsia, viene prelevato un piccolo campione di pelle per l’esame in laboratorio, confermando la diagnosi ed escludendo altre patologie.
Durata prevista
La psoriasi è una condizione di lunga durata, sebbene i sintomi possano variare nel tempo.
Prevenzione
Non esiste un metodo certo per prevenire la psoriasi.
Trattamento
Il trattamento della psoriasi si adatta a diversi fattori come:
- Tipo di psoriasi
- Entità e localizzazione delle zone colpite
- Bilanciamento tra rischi e benefici dei trattamenti disponibili
I possibili trattamenti includono:
- Trattamenti topici: Applicati direttamente sulla pelle, includono:
- Cura quotidiana con emollienti per lubrificare la pelle, come vaselina o creme idratanti non profumate.
- Corticosteroidi in creme, lozioni e unguenti, di varie intensità per diverse aree corporee.
- Calcipotriolo (Dovonex), che riduce la produzione di squame.
- Tazarotene (Tazorac), derivato sintetico della vitamina A.
- Catrame di carbone
- Acido salicilico per la rimozione delle squame
- Fototerapia: Impiega la luce, utilizzando ultravioletti B o A, talvolta associata a catrame di carbone.
- Il trattamento PUVA combina ultravioletti A con un farmaco orale per potenziare l’efficacia della luce.
- Trattamenti laser permettono un’alta precisione e intensità.
- Derivati della vitamina A: Utilizzati per psoriasi da moderata a grave, implicano rischi significativi e necessitano di monitoraggio.
- Immunosoppressori: Sopprimono il sistema immunitario, indicati per la psoriasi severa.
- Agenti antineoplastici: Raramente utilizzati per forme molto gravi della malattia.
- Terapie biologiche: Trattamenti avanzati per la psoriasi resistente ad altre terapie, mirano a neutralizzare le sostanze infiammatorie prodotte dal sistema immunitario, ma sono spesso costosi.
Quando rivolgersi a un professionista
In caso di dubbi sulla diagnosi di psoriasi, contattare il proprio medico. È consigliabile anche consultare un medico se la psoriasi non risponde ai trattamenti da banco.
Prognosi
La psoriasi è generalmente una condizione di lungo termine.
Non esiste una cura definitiva, ma molti trattamenti risultano efficaci. A volte i medici possono alternare i trattamenti ogni 12-24 mesi per prevenire una perdita di efficacia e ridurre il rischio di effetti collaterali.
