Che cos’è la sclerodermia?
La sclerodermia è una malattia autoimmune rara che provoca un indurimento diffuso della pelle, in particolare su mani e viso. Inoltre, può compromettere polmoni, cuore, reni, apparato digerente, muscoli e articolazioni. Questa patologia cronica consiste in un malfunzionamento delle difese immunitarie dell’organismo, che attaccano erroneamente i propri tessuti anziché proteggere contro agenti esterni. La sclerodermia è anche conosciuta come sclerosi sistemica progressiva.
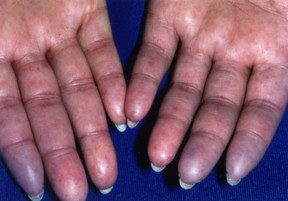
Esistono due forme principali di sclerodermia. La forma limitata, o sclerosi sistemica limitata, interessa principalmente la pelle. La forma diffusa, o sclerosi sistemica diffusa, può estendersi anche a organi interni come polmoni e reni.
Nelle persone con sclerodermia, è stata identificata la presenza di autoanticorpi, proteine del sistema immunitario che attaccano specifici componenti delle cellule del corpo. Sono stati osservati anche accumuli anomali di cellule T, globuli bianchi del sistema immunitario, nella pelle e altrove.
Sebbene il meccanismo esatto non sia del tutto chiaro, si ritiene che il sistema immunitario, attraverso autoanticorpi o cellule T, possa danneggiare arterie di piccole dimensioni, chiamate arteriole, con conseguente perdita di liquido e gonfiore. Le cellule danneggiate rilasciano sostanze chimiche che stimolano i fibroblasti a produrre un eccesso di collagene, una proteina fibrosa del tessuto cicatriziale.
Questo processo provoca ispessimento e tensione cutanea e può danneggiare anche il tratto digestivo, il rivestimento delle articolazioni, i tendini, i muscoli (incluso il muscolo cardiaco), le parti del cuore che regolano il ritmo cardiaco, i piccoli vasi sanguigni e i reni.
La sclerodermia è una patologia rara che colpisce circa 14 persone su un milione. È più comune tra le donne di età compresa tra 35 e 54 anni. La causa esatta è sconosciuta. I fibroblasti producono una sovrabbondanza di tessuto cicatriziale nella pelle e negli organi. Sono state avanzate diverse ipotesi per spiegare questo, come disturbi nei vasi sanguigni, proteine e anticorpi anomali, e sostanze chimiche che attivano i fibroblasti in modo eccessivo.
Poiché la sclerodermia è più frequente nelle donne durante l’età fertile, si è ipotizzato un legame con la gravidanza. Una teoria suggerisce che cellule fetali residue possano persistere nel sangue materno, contribuendo all’autoimmunità della sclerodermia. Anche fattori genetici e infettivi sono stati considerati. Inoltre, studi hanno evidenziato un’associazione tra la sclerodermia ed esposizione a determinate sostanze chimiche, come cloruro di vinile e resine epossidiche, o all’ingestione di olio di colza contaminato con anilina.
Un tempo, l’assunzione di triptofano, un integratore alimentare, era collegata a una condizione simile alla sclerodermia, la sindrome mialgica da eosinofilia. Dopo il ritiro del triptofano dal mercato, non sono stati segnalati casi nuovi. Questo suggerisce che l’esposizione ambientale potrebbe innescare la sclerodermia.
I sintomi della sclerodermia
I sintomi della sclerodermia variano e possono includere:
- Fenomeno di Raynaud: I vasi sanguigni delle dita, piedi, naso e orecchie si restringono, causando cambiamenti di colore, freddo e insensibilità, seguiti da rossore e dolore quando la zona si riscalda. Può essere innescato da freddo, vibrazioni o stress emotivo.
- Sintomi cutanei: Gonfiore a dita, mani, avambracci, viso e talvolta ai piedi, con conseguente ispessimento e tensione della pelle. Può includere ulcere, variazioni di colore della pelle, perdita di peli, secchezza cutanea, depositi di calcio (calcinosi sottocutanea) e piccole macchie rosse (teleangectasie).
- Articolazioni: Gonfiore, dolore e rigidità articolare.
- Muscoli: Indebolimento muscolare e ispessimento dei tendini, causando dolore e limitazione del movimento.
- Apparato digerente: Difficoltà a deglutire, acidità, gonfiore, costipazione e dolore addominale.
- Polmoni: Affanno durante l’esercizio e tosse secca.
- Cuore: Dolore al petto, ritmi cardiaci anomali e insufficienza cardiaca.
- Reni: Alta pressione, mal di testa, crisi convulsive e riduzione della produzione di urina.
- Altri sintomi: Secchezza di occhi e bocca, dolore facciale improvviso (nevralgia del trigemino) e impotenza.
Oltre il 95% delle persone con sclerodermia presenta fenomeno di Raynaud e ispessimento della pelle. Nella sclerodermia limitata, sono comuni teleangectasie (85%), disturbi esofagei (80%) e calcinosi (50%), conosciuti sotto l’acronimo “CREST”. L’ipertensione polmonare si sviluppa in circa il 15% di questi pazienti.
Nella sclerodermia diffusa, ci possono essere problemi digestivi (80%), articolari (70%), muscolari (50%), polmonari (40%) e cardiaci (30%).
Diagnosi
Il medico valuterà la presenza di sintomi esaminando pelle, dita, mani e viso. Se si sospetta la sclerodermia, possono essere ordinati esami del sangue e delle urine, oltre a una biopsia cutanea e test specifici per organi interni colpiti.
Durata prevista
La sclerodermia è una condizione cronica e i sintomi possono variare nel tempo. Nella forma diffusa, i cambiamenti cutanei raggiungono un picco entro tre anni, stabilizzandosi o migliorando. Quando i sintomi cutanei si manifestano rapidamente, può esserci un rischio maggiore per gli organi interni. Nella sclerodermia limitata, i sintomi peggiorano lentamente per anni.
Prevenzione
Non esistono metodi noti per prevenire la sclerodermia.
Trattamento
Attualmente, non esiste un trattamento completamente efficace per la sclerodermia, sebbene diversi farmaci siano stati studiati o siano in fase di sviluppo. Tra i più prescritti ci sono:
- Micofenolato mofetile (Cellcept) e Micofenolato sodico (Myfortic): possono essere utili per i pazienti con interessamento polmonare.
- Ciclofosfamide (Cytoxan, Neosar): riduce l’attività del sistema immunitario e può migliorare leggermente la funzione polmonare. Necessita di un uso strettamente controllato a causa dei rischi di infezioni e emorragie.
- Glucocorticoidi: Utilizzati per infiammazioni come pericardite e miosite, hanno effetti collaterali potenziali, come l’ipertensione.
- FANS: Utili per l’infiammazione articolare e tendinea.
- Diuretici: Aiutano a ridurre il gonfiore.
- Omeprazolo e simili: Efficaci per il bruciore di stomaco dovuto alla malattia esofagea.
- Farmaci per l’ipertensione polmonare: Compresi bosentan, macitentan, ambrisentan, e sildenafil. Usati in combinazione possono migliorare i sintomi del fenomeno di Raynaud.
- Inibitori dell’ACE: possono ridurre la pressione sanguigna e proteggere i reni.
Altri immunosoppressori come metotrexato, azatioprina o rituximab possono talvolta essere suggeriti. Una terapia sperimentale promettente è l’immunosoppressione con trattamento con cellule staminali. Nei casi di malattia polmonare grave, il trapianto di polmone viene considerato.
Alcuni pazienti trovano sollievo per il fenomeno di Raynaud evitando il freddo e indossando vestiti caldi. L’esercizio fisico, la fisioterapia, il massaggio cutaneo e l’uso di creme idratanti possono alleviare i sintomi della pelle. In caso di ulcere che si infettano, possono essere necessari antibiotici.
In casi gravi, farmaci come calcio-antagonisti e inibitori dell’ACE sono indicati. Alcuni scelgono terapie alternative come il biofeedback o i blocchi nervosi per migliorare il flusso sanguigno. Si consiglia di evitare fumo, droghe illegali e alcuni farmaci specifici.
Quando rivolgersi a un professionista
Contattare il medico se si sospetta il fenomeno di Raynaud o altri sintomi della sclerodermia, particolarmente se si è donne in età fertile.
Prognosi
Molti individui con sclerodermia conducono una vita lunga e soddisfacente, ma la mortalità aumenta soprattutto nelle forme diffuse. L’ipertensione polmonare e la sclerodermia cutanea diffusa sono prognostici negativi. Tuttavia, le prospettive per la longevità migliorano nel tempo. La rarità e variabilità della malattia rendono difficile una previsione precisa della prognosi individuale.
